Herpès : cas de la grossesse

L’herpès qu’il soit génital ou labial est une maladie virale répandue en raison de son mode de transmission. Elle a en réalité une très mauvaise réputation et est redoutée pour ses symptômes. Chez la femme, lorsqu’elle survient au moment de la grossesse, il y a de nombreux risques pour le fœtus. Pour cela, des mesures spéciales sont prévues. Qu’est-ce que l’herpès ? Quels sont les facteurs favorables à sa survenue ? Quels sont ses symptômes pendant la grossesse ? Comment prendre en charge un herpès durant la grossesse ? Trouvez ici des réponses précises à toutes vos interrogations.
Herpès : définition et classification
Défini comme une maladie virale, l’herpès est un mal causé par le virus herpès simplex virus (HSV). Ce dernier, connu pour être l’un des plus contagieux qui soient est une fine particule infectieuse qui se multiplie rapidement au sein de l’organisme. Il se décline en deux types responsables chacun d’une forme précise d’herpès. Il s’agit de l’HSV-1 et de l’HSV-2.
L’HSV-1
Le virus herpès simplex virus de type 1 (HSV-1) est le virus responsable de l’herpès labial. Communément appelé « bouton de fièvre », l’herpès labial est la forme bénigne de la maladie. Il est moins susceptible de se compliquer quand il est bien traité.
Généralement, l’herpès labial cible les membres de la partie supérieure du corps (au-dessus de la taille), notamment :
- les yeux ;
- le nez ;
- le menton ;
- les doigts ;
- les lèvres, etc.
L’herpès labial est moins fréquent chez la femme enceinte et même lorsqu’il se développe il est sans grand risque pour le bébé.
L’HSV-2
Le virus herpès simplex virus de type 2 (HSV-2) est le virus responsable de l’herpès génital. Il est le plus incriminé dans les cas d’herpès pendant la grossesse. Sa particularité est qu’il cible les membres de la partie inférieure du corps et en particulier les organes sexuels. L’herpès génital est la forme de la maladie qui présente le plus de risques pour le bébé.
Herpès et grossesse : facteurs favorables

Les facteurs favorables à la survenue de l’herpès sont des éléments qui favorisent le contact de l’organisme avec l’HSV ou accélèrent son activation. Ils sont nombreux, mais dans le contexte particulier d’une grossesse, les plus courants sont :
- le contact physique direct avec un malade ;
- les rapports sexuels avec un partenaire infecté ;
- la baisse de l’immunité.
Le contact physique avec un malade
Le virus responsable de l’herpès se transmet principalement par le contact physique avec une personne qui en est déjà infectée. Ainsi, pendant la grossesse, toute situation susceptible de rapprocher une femme enceinte d’un sujet infecté par le HSV peut lui être préjudiciable. Un baiser, une simple poignée de main ou un coup de poing rapide suffisent pour contracter le virus.
Il est certes difficile de reconnaître une personne infectée par l’un des types du HSV. Cependant, pour limiter le risque de contracter le virus, on recommande aux femmes enceintes d’éviter tout contact avec une personne suspectée d’être infectée. De même, il leur est recommandé de procéder à la désinfection des mains à l’aide d’une solution virucide après une consultation en milieu hospitalier.
Les rapports sexuels avec un partenaire infecté
Le virus HSV est un agent infectieux qui dans l’organisme est présent en quantité importante, surtout dans les sécrétions sexuelles. Il est donc très susceptible de se transmettre d’une personne infectée à une personne saine durant les rapports sexuels. Pour ce fait, tenir un rapport sexuel avec une personne infectée par le HSV peut être préjudiciable pour la femme enceinte.
La conduite à tenir dans ce cas est donc de se protéger avec un préservatif avant tout rapport sexuel. En effet, même s’il n’est pas efficace à 100 %, le préservatif réduit considérablement le risque de transmission du virus de l’herpès. C’est d’ailleurs le moyen de contraception le plus efficace quand il s’agit de limiter la prévalence des IST (Infections sexuellement transmissibles).
La baisse de l’immunité
Le système immunitaire se trouve au cœur des mécanismes de défenses de l’organisme. Lorsqu’il fonctionne de façon optimale, il est capable d’agir contre de nombreux virus, y compris le HSV. Dans ces conditions, même quand une femme enceinte a contracté le HSV par un contact physique par exemple, il est fort possible qu’elle ne fasse pas la maladie.
En revanche, lorsque son immunité baisse, cela crée un terrain favorable à la maladie, car le virus croît beaucoup plus vite. Au vu de cela, toute situation capable d’affaiblir le système immunitaire est favorable à l’herpès chez la femme enceinte. À ce propos, les principales situations susceptibles d’entraîner une baisse de l’immunité sont :
- une mauvaise alimentation ;
- le stress ;
- l’anxiété ;
- la fatigue ;
- une maladie auto-immune ;
- une exposition prolongée au soleil, etc.
En réduisant l’impact de l’ensemble de ces situations sur le système immunitaire, le risque de développer les cas graves d’herpès durant la grossesse est réduit.
Herpès et grossesse : symptômes
Les poussées d’herpès labial ou génital sont facilement reconnaissables chez la femme enceinte. Elles se manifestent par des symptômes simples. Au début de la maladie, les premiers signes perçus par le patient sont des démangeaisons, des picotements et des brûlures. Ces derniers sont localisés au niveau de la zone touchée et leur intensité s’amplifie au fil des heures. À cette étape, si rien n’est fait l’infection continue son ascension et d’autres symptômes apparaissent.
Il s’agit la plupart du temps d’une rougeur de la région infectée par le virus, de la formation de cloques de petits volumes puis de croûtes. Ces signes secondaires peuvent, selon le cas considéré, s’accompagner d’une fièvre, de la douleur et d’un gonflement du membre touché.
Herpès et grossesse : risques
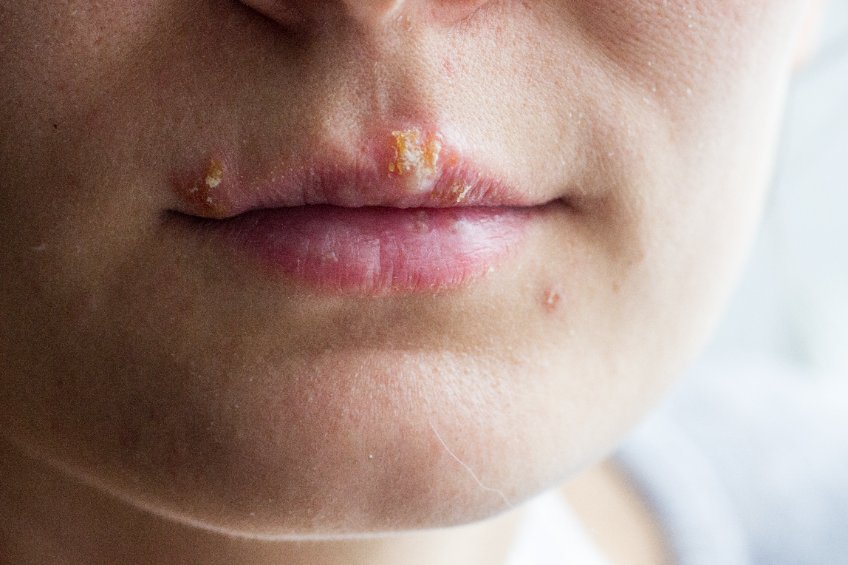
Contracter un herpès avant ou pendant une grossesse est préjudiciable pour le fœtus ou le nouveau-né. En effet, celui-ci est exposé à une contamination par le virus HSV durant la grossesse ou au moment de l’accouchement. Son pronostic vital est donc engagé, car en ce qui concerne l’herpès, il est considéré comme un sujet à risque. Ceci est expliqué par le fait que son système immunitaire à peine mature est incapable de lutter de manière optimale contre le mal. S’en suivent alors des problèmes de santé et plusieurs troubles susceptibles de mettre sa vie en danger.
Par ailleurs, le risque de contamination du fœtus ou du nouveau-né par le HSV, dépend principalement du moment où le virus a été contracté pour la première fois. Cependant, il y a aussi la probabilité qu’elle ait fait des crises d’herpès ou non.
Risque de contamination du fœtus/bébé en cas d’exposition au virus avant la grossesse
Si la première exposition de la femme gestante au virus s’est faite avant le début de la grossesse, le risque de contamination du fœtus est difficile à estimer. Cependant, il se trouve considérablement réduit, car il est supposé que l’obstétricien soit informé de cet état de choses. Il pourra par conséquent prévoir à temps une série de mesures préventives pour éviter au fœtus de faire une infection herpétique.
Au besoin, pour éliminer le risque de contamination lors de l’accouchement, il pourra même suggérer un accouchement par césarienne. Dans tous les cas, pour garantir une réduction du risque de contamination dans ce contexte, une condition importante est que la femme gestante ait informé son obstétricien.
Risque de contamination du fœtus/bébé en cas d’exposition au virus pendant la grossesse
Le risque de contamination du fœtus/bébé est très important lorsque la première exposition au virus est faite pendant la grossesse (surtout au troisième trimestre). Bien que rare, cette situation peut s’avérer d’une gravité extrême pour le nourrisson ou le fœtus. Pour cela, la femme gestante doit dès qu’elle remarque des symptômes d’une poussée herpétique informer son obstétricien.
Même si dans ce contexte, il est difficile de réduire le risque de contamination de l’enfant, on pourra au moment de l’accouchement prendre les dispositions nécessaires. De plus, si besoin est, le nouveau-né pourra être pris en charge dès sa naissance et les complications seront évitées.
Risque de contamination du fœtus/bébé lorsque la femme enceinte n’a jamais fait une crise d’herpès
Si bien que la femme enceinte soit porteuse du virus HSV, elle n’a jamais fait une crise infectieuse, cela suppose qu’elle fait une forme asymptomatique d’herpès. Dans ce cas, le risque de contamination du fœtus demeure présent contrairement à ce qu’on pourrait croire. La conduite à tenir par la femme gestante serait donc de mettre au courant son obstétricien. Celui-ci pourra alors prendre les dispositions nécessaires pour éviter au fœtus ou au nouveau-né d’être contaminées par le virus de l’herpès.
Herpès : diagnostic

Chez la femme enceinte comme le nouveau-né, le diagnostic de l’herpès se fait généralement au moyen d’un examen direct. Ce dernier permet de mettre en évidence la présence du virus HSV. Cet examen commence par un prélèvement biologique, notamment la LCR. Il se poursuit par l’analyse du prélèvement à la recherche du virus HSV de type 1 ou de type 2.
Excepté l’examen direct, pour poser le diagnostic de l’herpès, cinq autres moyens existent. Même s’ils sont rarement utilisés en milieu hospitalier, ils ne manquent pas d’efficacité. Il s’agit, notamment :
- de la sérologie ;
- de l’immunofluorescence ;
- de la PCR ;
- de la méthode ELISA ;
- de la culture.
Il faut noter que tous ces moyens présentent aussi bien des points forts que des insuffisances. Alors, en fonction de la gravité du mal et du niveau d’infestation, le bon choix de la méthode sera fait.
La sérologie
La sérologie est un examen qui est fait sur la base d’un prélèvement sanguin. Contrairement à l’examen de diagnostic direct de l’herpès, elle met en évidence la présence dans l’organisme d’anticorps dirigés contre le HSV. En effet, sans qu’il ait été au contact du virus de l’herpès, l’organisme ne peut théoriquement pas produire des anticorps dirigés contre lui.
Une sérologie positive suffit donc pour établir le diagnostic d’une infection herpétique chez une femme enceinte ou un nourrisson. Par ailleurs, il s’agit d’un examen dont le résultat ne peut être considéré seulement lorsqu’il est fait une semaine après le contact avec le virus. Ceci pour la simple raison que les anticorps sont sécrétés des jours après le début de l’infection à HSV.
L’immunofluorescence
Pour faire le diagnostic de l’herpès à l’aide de l’immunofluorescence un kit spécial est utilisé. Ce dernier est composé d’une lame et d’un réactif particulier capable de détecter la présence du virus HSV.
Une fois que le kit est acquis, il suffit de faire un prélèvement sanguinaire au malade, de l’étaler sur la lame et d’y ajouter le réactif. Ensuite, il faut examiner le résultat au microscope. Si le patient est infecté par le HPV, une fluorescence est remarquée au bout d’une trentaine de minutes. Dans le cas contraire, aucun fait particulier n’est observé.
La PCR
La méthode basée sur la Polymerase Chain Reaction (PCR) est une des moins utilisées, car elle est extrêmement chère. De plus, contrairement à la plupart des autres méthodes, elle n’est pas remboursée par la caisse de la sécurité sociale.
Elle assure la mise en évidence de l’ADN (matériel génétique) du virus de l’herpès. Son principal avantage est qu’elle est d’une grande précision et utilise n’importe quel prélèvement biologique. Ce qui la rend encore plus intéressante pour poser le diagnostic quand le patient considéré est un sujet sensible, par exemple un nourrisson.
La méthode ELISA
La méthode dite d’ELISA repose sur le même principe que celui utilisé pour poser le diagnostic de l’herpès avec la méthode d’immunofluorescence. Un kit composé d’une lame, et d’un réactif spécial doit donc être acquis pour commencer. Ensuite, un prélèvement sanguin est effectué puis étalé sur la lame qui sera par la suite recouverte du réactif. À cette étape, contrairement à la méthode d’immunofluorescence, le résultat du test est connu sans que la lame soit disposée au microscope pour une lecture.
La culture
La culture est le moyen de diagnostic le plus complexe de tous. Pour l’utiliser, il faut dans un premier temps obtenir un prélèvement biologique du patient. Ensuite, une inoculation du virus est faite à partir de ce prélèvement dans un milieu où se trouvent de nombreuses cellules. Au bout de 2 jours et parfois moins, les cellules sont étudiées in vitro. En observant les effets du prélèvement biologique sur ces derniers, le laborantin est à même d’infirmer ou de confirmer la présence du virus dans l’organisme du malade. La culture comme la PCR requiert beaucoup de ressources. Elle est pour ce fait répertoriée parmi les méthodes de diagnostics les plus onéreuses.
Herpès : traitement
Le virus de l’herpès est un virus qui récidive. Cela dit, pendant la grossesse ou non, quand on l’a contracté, il est présent dans l’organisme pour toujours. En principe, il n’existe donc aucun traitement pour en guérir.
Toutefois, une prise en charge est prévue pour pallier les poussées herpétiques et les symptômes dont elles s’accompagnent. Elle consiste en l’administration par voie orale ou par application locale d’un antivirus. Les principaux antivirus utilisés pour le traitement d’un herpès sont le zanamivir (Relenza®) et l’oseltamivir (Tamiflu®).




